备孕必看!JAMA子刊:孕前这项“血液指标”,可提前预警妊娠期高血压
时间:2026-05-09 21:24:01 热度:37.1℃ 作者:网络
深度解析医学证据,lxfs.net为你支撑决策
妊娠期高血压疾病(HDP)影响着5%至15%的妊娠,是孕产妇死亡的主要原因之一,也预示着未来心血管疾病的长期风险。然而,目前临床指南主要依赖妊娠期间或之后收集的数据,错过了在孕前进行干预的最佳时机。瑞典斯德哥尔摩卡罗林斯卡学院Angelika Qvick教授一项最新发表于JAMA Network Open的大型前瞻性队列研究,通过对瑞典35,189例初产妇长达数十年的追踪,首次系统揭示了孕前数年测量的心脏代谢生物标志物与HDP风险之间的独立关联,并发现即使在“亚临床”水平,这些标志物也能发出预警。

研究背景
HDP不仅危害母婴健康,还与女性远期心血管疾病风险显著相关,提示两者可能存在共同的病理生理“前因”。然而,这些心脏代谢紊乱是否在怀孕前就已存在,目前证据有限且不一致。既往研究多纳入经产妇或采用临床诊断阈值,未能充分探索孕前“亚临床”水平的代谢异常。本研究旨在利用大规模初产妇队列,系统评估孕前多种心脏代谢标志物(脂质、葡萄糖、炎症)与首次妊娠HDP风险的关联。
研究方法
本研究基于瑞典AMORIS队列(1985-1996年纳入)与瑞典医学出生登记册的链接数据,纳入35,189例初产妇(首次分娩时平均年龄30.9岁)。血液样本采集于孕前(距孕前中位时间4-6年,范围0-31年),评估脂质代谢(总胆固醇、LDL-C、HDL-C、甘油三酯、载脂蛋白A1/B等)、葡萄糖代谢(空腹血糖、甘油三酯-葡萄糖指数)及低度炎症(CRP、触珠蛋白、白细胞计数)标志物。主要结局是首次妊娠期间的HDP(包括妊娠期高血压、子痫前期及重叠性子痫前期)。采用多变量逻辑回归分析,校正孕早期身体质量指数、分娩年龄、妊娠年份及慢性高血压等因素。
研究结果
在1938例(5.5%)发生HDP的女性中,心脏代谢紊乱组的HDP比例介于5.5%至12.8%之间,而对照组的比例介于4.1%至5.3%。与正常血压组相比,HDP组年龄稍大、超重/肥胖比例更高,且慢性疾病(糖尿病、慢性高血压、肾病、血脂异常等)患病率更高。
在充分校正模型中,与最低四分位数相比,最高四分位数的总胆固醇(校正后OR=1.23,95%CI 1.06-1.41)、低密度脂蛋白胆固醇(LDL-C)(OR=1.41,95%CI 1.05-1.89)、甘油三酯(OR=1.19,95%CI 1.03-1.37)、载脂蛋白B(ApoB)(OR=1.90,95%CI 1.36-2.65)、ApoB/载脂蛋白A1比(OR=1.59,95%CI 1.10-2.30)和甘油三酯-葡萄糖指数(OR=1.21,95%CI 1.04-1.40)均与HDP风险增加显著相关。值得注意的是,在低于临床诊断阈值的“亚临床”水平,总胆固醇、甘油三酯和LDL-C的升高已与HDP风险增加相关。相比之下,C反应蛋白和白细胞计数未发现显著关联。糖尿病(空腹血糖≥126 mg/dL或已知诊断)与HDP风险近2倍的增加相关(OR=1.96,95%CI 1.52-2.53),而处于糖尿病前期水平(ADA标准100-125 mg/dL)则未显示统计学意义。
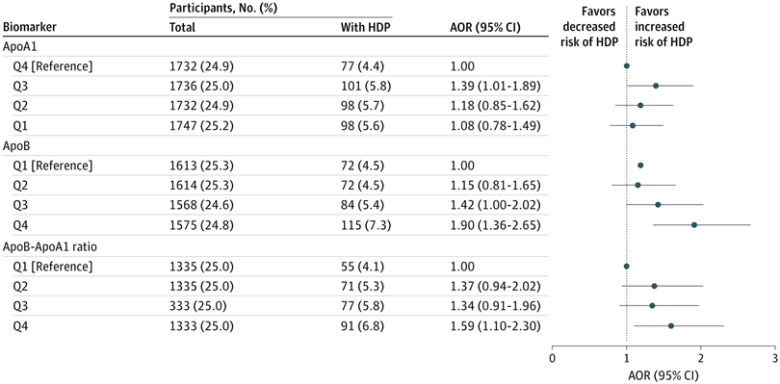
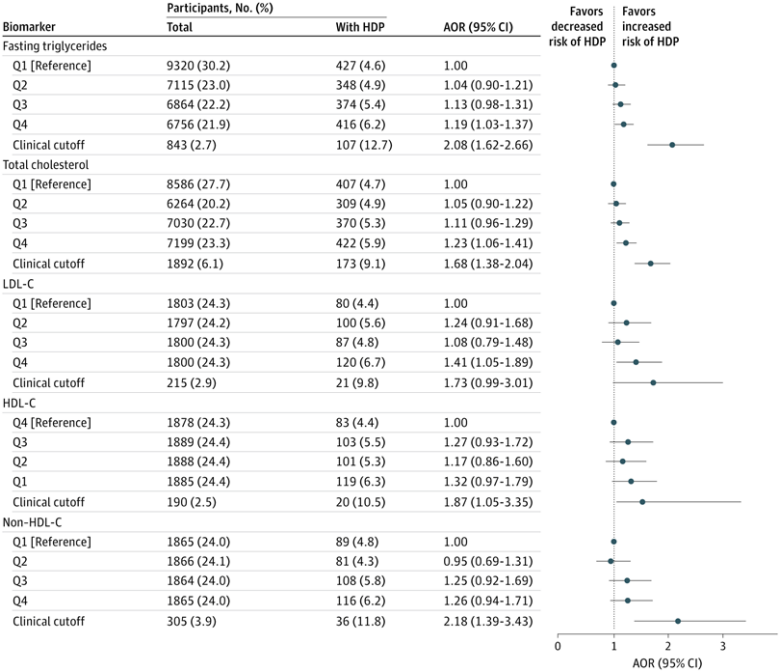
尽管主要分析未发现低水平载脂蛋白A1或高密度脂蛋白胆固醇(HDL-C)与HDP的关联,但在限制于职业健康体检转诊的敏感性分析中,载脂蛋白A1的最低四分位数与HDP风险增加相关。此外,立方样条模型显示HDL-C水平与HDP风险呈U型关联,即过低或过高均可能增加风险。触珠蛋白(炎症标志物)的第三和第四四分位数与HDP风险增加相关(OR分别为1.24和1.20)。
研究结论
这项大规模队列研究表明,孕前数年的心脏代谢紊乱(特别是脂质和葡萄糖代谢异常)与初产妇未来发生妊娠期高血压疾病的风险独立相关。这种风险增加在远低于现行临床诊断标准的“亚临床”水平就已显现。研究提示,在孕前咨询和早期产前保健中,通过简单的血液检测评估心脏代谢标志物,可能有助于更早识别高危女性,并为生活方式干预提供窗口期。
参考文献:
Qvick A, Sandström A, Norhammar A, et al. Pregestational Cardiometabolic Biomarkers and Future Hypertensive Disorders of Pregnancy. JAMA Netw Open. 2026;9(4):e2610037. doi:10.1001/jamanetworkopen.2026.10037


