《麻醉睡眠病房建设专家共识(2025版)》深度解读:麻醉学科进军睡眠医学的"施工蓝图"
时间:2026-05-09 21:36:33 热度:37.1℃ 作者:网络
深度解析医学证据,lxfs.net为你支撑决策
我国超3亿人存在睡眠障碍,成人失眠率高达38.2%。长期失眠不仅导致注意力下降、工作效率降低,还与焦虑抑郁、心脑血管疾病、代谢性疾病密切相关。国家层面,《健康中国2030规划纲要》明确提出"全民良好睡眠"目标,2025年国家卫健委进一步要求"每个地市至少设置一个心理或睡眠门诊"。
传统睡眠中心由呼吸、神经、耳鼻喉等学科主导,诊疗重心各异,难以系统应对复杂多样的睡眠障碍。而麻醉学科在镇静催眠药物精准应用、神经调控技术、围术期监测管理等方面具有独特优势,为睡眠障碍的多模式干预提供了新路径。2019年国家卫健委发布的《麻醉科医疗服务能力建设指南(试行)》首次明确将顽固性失眠纳入麻醉诊疗范畴,并将"睡眠疗法"正式纳入麻醉与疼痛治疗技术目录(编号126),为麻醉学科参与睡眠医学建设提供了政策依据。
然而,"麻醉睡眠病房"作为麻醉科主导的新型诊疗单元仍处于初创阶段,建设目标、空间布局、人员组成、设备配置及管理规范等方面尚缺乏统一标准。正是为了填补这一空白,2025年6月,华东六省一市失眠麻醉治疗专科联盟、江西省睡眠医学会麻醉睡眠专业委员会组织27位专家制定了本共识。
什么是"麻醉睡眠病房"?
共识给出了明确定义:
麻醉睡眠病房是指由麻醉科医师主导、依托麻醉技术手段,融合神经调控、药物治疗、行为干预与心理支持等多学科资源,为睡眠障碍患者提供系统性诊疗的专科化病房。
关键区分点:
不同于传统睡眠中心:不以呼吸暂停或神经障碍为主,而是以"麻醉干预+睡眠康复"为核心路径
区别于短期围术期镇静单位:核心在于将麻醉学科从手术室场景延伸至慢性病管理领域,实现睡眠障碍的短期缓解与长期干预结合
适用对象:哪些患者适合入住?
共识明确了四类主要收治人群:

特别注意——以下患者通常不适合收入:
1. 未控制的严重心肺功能不全。
2. 重度阻塞性睡眠呼吸暂停(AHI>30且未接受正规治疗)。
3. 急性精神疾病发作期。
4. 药物或酒精滥用未戒断。
5. 妊娠期妇女。
建设目标与功能定位:不只是"让人睡着"
建设目标:
满足多层次睡眠障碍患者的个体化治疗需求,推动麻醉技术在非手术领域的拓展与深化,形成一套"诊断-干预-评估-随访"的闭环式服务体系。
五大核心功能
1. 诊疗功能:为顽固性、复杂性或合并症睡眠障碍患者提供精准诊断与多模式干预,包括药物诱导睡眠、神经调控治疗(如星状神经节阻滞)、认知行为干预及心理支持等。
2. 评估与监测功能:开展术前/术后睡眠状态评估、药物敏感性筛查、睡眠结构监测(如多导睡眠图或脑电监测)。
3. 危重干预功能:为急性睡眠紊乱合并疼痛、谵妄、术后认知功能障碍等高危患者提供集中的安全监护与干预。
4. 教学与科研功能:承载麻醉与睡眠医学交叉培训、实践教学及课题研究任务,推动麻醉睡眠干预模式标准化、机制研究和疗效评估。
5. 康复与随访功能:结合睡眠康复管理、生活方式指导与远程随访机制,提升长期治疗依从性和疗效维持率。
空间布局与设施配置:有明确"硬指标"
空间规划(必需条件):
面积要求:建议区域面积应≥120㎡。
功能分区:分为病房及治疗区、评估区、工作区及支持功能区。
环境要求:需满足静音、避光、空气洁净度及私密性要求。
病房及治疗区(必需条件):
配置床位数2~6张。
具备药物诱导睡眠操作条件(指符合镇静/麻醉操作规范的医疗环境、供氧与吸引装置、急救药品及设备)。
紧急处置通道(指畅通、无障碍、可快速将患者转运至抢救区域或ICU的路径)。
设备配置(最低配置):

环境要求细节
隔音设计:噪声≤35 dB。
温湿度控制:温度22~25℃,湿度40%~60%。
色调:低饱和度中性色系为主。
光学设计:配置主灯、床头阅读灯、应急地脚灯、遮光帘。
建议配置:紧急呼叫系统、无线网络系统和视频记录系统。
人员配置:
麻醉睡眠病房作为一种集麻醉管理、睡眠监测与常规护理于一体的特殊医疗单元,其人员结构需体现多学科协作特征,并具备24小时连续服务能力。
必需成员(最低配置):

推荐成员(建议优化条件)

资质培训要求:
麻醉科医师:应具有中级及以上职称,接受睡眠障碍干预专项培训,掌握镇静深度监测与外周神经阻滞技术及困难气道处理。
护理人员:应掌握麻醉恢复与睡眠监测要点,通过PSG设备操作考核,建议具备专科护理背景。
心理治疗师:应具备国家认可心理咨询或心理治疗资质,并具备CBT-I的专项经验。
全员演练:每半年至少进行1次睡眠呼吸事件应急演练。
诊疗流程:四阶段闭环管理
共识确立了"评估-干预-监测-评估-出院"的闭环原则,分四阶段实施:
第一阶段:综合评估(入院后1~2天)
完成睡眠结构、心理状态、神经状态等综合评估,评定治疗风险与干预优先级。
初诊评估工具包括:
匹兹堡睡眠质量指数(PSQI)。
失眠严重指数量表(ISI)。
汉密尔顿焦虑量表(HAMA)。
患者健康问卷-9(PHQ-9)。
第二阶段:个体化干预
根据评估结果实施:
药物诱导睡眠。
神经调控治疗(如星状神经节阻滞)。
CBT-I、运动处方等。
必要时辅以镇静药物微量输注。
第三阶段:动态监测与调整
连续监测治疗反应,评估睡眠改善情况并动态调整干预方案。
第四阶段:出院与随访
制定出院后康复计划与药物递减方案,安排定期随访。
随访方式:建议1、4、12周三阶段随访,结合电话/线上回访与必要时门诊复评。
治疗路径建议:不同类型,不同策略

安全管理:
遵循"最低干预-最小风险"原则
制订详细并发症应对预案,常见包括过度镇静、呼吸抑制、迷走反应、焦虑恶化等紧急事件处理流程。
每半年至少进行1次演练。
质量控制:有据可依
共识提出了明确的质量标准:
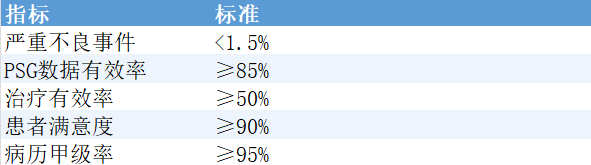
核心指标监测:包括睡眠质量改善率、不良反应发生率、干预依从率、出院满意度等。
对麻醉医生的建议:
1. 这是麻醉学科"走出手术室"的重要抓手
麻醉睡眠病房将传统上分散于各专科的睡眠医疗资源进行有效整合,为复杂顽固性失眠患者提供一体化解决方案,回应了国家卫健委"每个地市设置心理或睡眠门诊"的政策导向。
2. 技术储备要求明确
星状神经节阻滞、超声引导技术、多导睡眠监测解读、CBT-I认知行为疗法——这些将成为麻醉睡眠医生的核心技能包。
3. 创业与职业发展新赛道
对于正在规划中西医诊所的同仁,麻醉睡眠病房的建设标准提供了明确的科室设置参考。诊疗科目中的"健康理疗、健康管理"可与睡眠病房功能形成互补。
4. 科研与专利转化新方向
从"基于多维感染控制监测的手术部位感染预防"到"麻醉睡眠病房建设",麻醉学科的围术期监测技术(如呼气末二氧化碳监测、心率变异性分析)可向睡眠医学领域迁移,形成新的专利布局点。
总之,《麻醉睡眠病房建设专家共识(2025版)》的发布,标志着麻醉学科在睡眠医学领域从"探索尝试"迈向"规范建设"。这不仅是一份技术指南,更是麻醉学科服务边界拓展的宣言书。随着更多医疗机构加入这一创新实践,麻醉睡眠病房有望成为睡眠医学领域的主流模式,为全球睡眠医学发展贡献中国经验。
参考文献:《麻醉睡眠病房建设专家共识(2025版)》,临床麻醉学杂志2026年3月第42卷第3期


