【论肿道麻】椎旁或前锯肌平面阻滞联合PECS Ⅰ(胸肌间)阻滞与单纯椎旁阻滞用于乳房切除术的比较:一项1507例患者的整群随机试验
时间:2026-05-08 20:30:45 热度:37.1℃ 作者:网络
深度解析医学证据,lxfs.net为你支撑决策
虽然椎旁阻滞是一种成熟的乳腺手术区域麻醉技术,但筋膜平面阻滞和联合阻滞方法的证据有限。此外,扩张器重建乳房切除术的最佳阻滞方法仍不清楚。2026年2月,Tokita HK等人在Anesthesiology杂志上发表了一篇题为《Paravertebral or serratus anterior plane block combined with PECS I (interpectoral) blocks versus paravertebral block for mastectomy: A cluster-randomized trial of 1507 patients》的临床研究。结果发现椎旁或前锯肌平面阻滞联合PECS Ⅰ阻滞在减少双侧乳房切除扩张器重建术后高阿片类药物使用方面并不优于单独椎旁阻滞。这三种阻滞方法均适用于该手术。阻滞方式的选择应依据临床医生的专业知识、患者的具体情况以及安全性考量。现简单介绍如下:

引言
基于假体重建的乳房切除术在美国很常见,与自体重建相比,术后疼痛程度更重。严重的术后疼痛是发展为慢性疼痛的主要危险因素,据报道,在四分之一接受异体乳房重建的患者中会出现这种情况。
区域麻醉可减轻乳房切除术后的急性疼痛,多项指南均推荐使用。但对于乳房切除术后立即进行假体重建术的最佳阻滞方法尚不明确。胸椎旁阻滞是乳房切除术的金标准区域麻醉技术,但其技术复杂性与风险促使人们探索其他方法。最近,筋膜平面阻滞作为潜在替代方案受到广泛关注。PECSⅠ(胸肌间)阻滞作用于胸内侧与胸外侧神经,被认为可缓解肌筋膜疼痛。Blanco 强调了其在胸肌下的乳房扩张器重建术中的具体应用。胸肌(PECS Ⅱ)阻滞是在 PECS Ⅰ基础上,于胸小肌与前锯肌之间增加一次注射;然而,一些乳腺肿瘤外科医生对这种“胸肌-前锯肌”注射方式存在顾虑,限制了其在临床中的应用。前锯肌平面阻滞作用于肋间神经外侧皮支,可为胸外侧壁提供镇痛。目前筋膜平面阻滞的安全性数据仍缺乏。
本试验开展前,比较筋膜平面阻滞和椎旁阻滞的随机对照试验极少,这些试验大多数规模较小,平均样本量为每组20-30例,并且不包括乳房切除合并扩张器重建的患者。该试验的目的是在接受相同手术的大队列患者中评估联合阻滞(包括仅筋膜平面阻滞方法)与椎旁阻滞方法的有效性。鉴于胸壁复杂的神经支配,以及PECSⅠ在解决胸肌下的植入物相关疼痛方面的优势,本研究试图确定额外的神经阻滞是否能增强双侧乳房切除联合扩张器重建术后的胸壁镇痛,假设与单独使用椎旁阻滞相比,PECSⅠ联合椎旁或前锯肌平面阻滞导致术后阿片类药物使用减少。
材料与方法
试验设计与监督:试验方法的详细描述之前已发表。试验为单中心、非盲、整群随机设计,该研究经Memorial Sloan Kettering癌症中心机构审查委员会( IRB编号: 19 ~ 238)批准,并在www . Clinicaltrials . gov注册。( NCT04016376 ;首席研究员: Hanae K.Tokita , MD ; 2019年7月9日首次发布)。由于注册错误,2025年7月15日在ClinicalTrials . gov上公布了对主要结局指标时间范围的更正;这并不反映对研究方案的任何修改。所有参与者均签署书面知情同意书。
研究对象:在本院门诊手术中心接受双侧乳房切除联合即刻扩张器重建术、且术前接受神经阻滞治疗、若能熟练使用英语,并被认为适合采用随机分组方法,符合参与试验的条件。区域阻滞治疗的主治医师被培训为临床研究者,并参与了试验的招募。最终入组资格在手术当天确定。
干预措施:本研究评估了三种用于双侧乳房切除并立即扩张器重建术的神经阻滞技术:①椎旁阻滞;②椎旁联合PECSⅠ阻滞;③前锯肌平面联合PECSⅠ阻滞。三种阻滞方式均为本院试验前的常规操作,局麻药可选用罗哌卡因或布比卡因,注射液中常规添加可乐定和地塞米松作为佐剂。具体阻滞操作(如单节段/多节段椎旁阻滞)和局麻药剂量由临床医生决定。值得注意的是,虽然有19名临床研究者参与本试验,其中5人完成了四分之三的知情同意告知和神经阻滞操作。神经阻滞操作的详细信息见补充材料2 (https://links.lww.com/ALN/E289)。手术团队没有使用额外的长效局部麻醉剂,这对于接受术前阻滞的患者来说是标准的做法。
随机化:以每月为单位进行整群随机化,将3种神经阻滞方法中的一种指定为该月所有符合试验入组条件的患者的标准诊疗方案。(如前所述,基于临床判断或患者意愿做出例外处理。)随机选择的神经阻滞方法由生物统计学家确定,并在月开始前的最后一个工作日以电子形式发送给已同意参与试验的专业人员。手术日期由手术团队独立安排,区域阻滞麻醉团队不参与,从而确保手术安排不会因该月的治疗阻滞方案而产生偏倚风险。研究人员、临床工作人员、研究参与者均知晓治疗分组情况。
结局指标:
主要结局:主要结局指标为麻醉恢复室(PACU)内术后阿片类药物消耗量(通过换算为口服吗啡毫克当量(MMEs)进行标准化)。患者从术后复苏即刻至次日出院期间均在同一PACU室观察,无需住院。因此,PACU阿片类药物消耗量反映了术后阿片类药物使用总量。
次要结局:次要结局指标包括术中阿片类药物需求(使用MMEs转换进行标准化);术后最高疼痛评分9~10分(数字评分量表,0分表示无疼痛,10分表示所能想象到的最剧烈疼痛);术后恶心呕吐(PONV,定义为任何术后止吐药物的使用);出院时间;因神经阻滞导致的严重不良事件(如气胸);并发症定义为转院、急诊就诊或30天内再入院;慢性疼痛以及术后恢复质量。
术后恢复质量结局指标包括:患者在PACU期间通过患者定位追踪仪获取的自动行走指标,以及出院后的标准化患者报告调查,包括恢复跟踪器、Breast-Q(身体状况评估胸部部分)和修改后的恢复质量15(QoR-15)调查问卷(补充3,https://links.lww.com/ALN/E289)。慢性疼痛定义为术后6个月内至少转诊一次至院内慢性疼痛专家。所有结局数据都是在日间手术中心收集的,作为乳房切除并立即重建的患者的常规诊疗的一部分。
结果
试验招募时间为2019年8月—2023年4月。1507例患者的参与流程见图1,各组患者基线特征极其相似(表1)。术后阿片类药物使用量的前四分位数为30 MMEs,因此主要结局是二分法,将用量>30 MMEs的患者归入术后阿片类药物使用量的前四分位数。
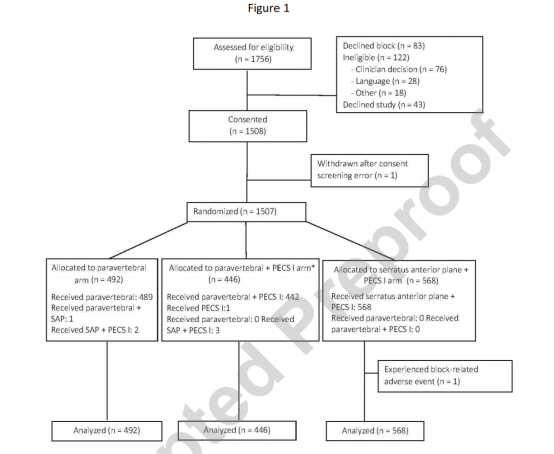
图1:患者参与流程图
表1:按随机化原则分组的患者特征。数据以n ( % )和中位数( IQR )表示
表2列出了各研究组的所有结果。对于主要结果,联合阻滞(椎旁或前锯肌平面加 PECSⅠ阻滞)组中需要术后前四分之一阿片类药物的比率略有降低(1.9%;2.7% 至 6.5%;p=0.4),差异无统计学意义。除了术中阿片类药物需求和术后阿片类药物总需求的绝对差异外,在椎旁或前锯肌平面阻滞中添加 PECSⅠ对任何终点均没有影响。然而,差异很小——联合阻滞组术中增加了1.4 MMEs,术后减少了2.1 MMEs——并且差异方向相反(联合阻滞组术中阿片类药物使用量较高,术后阿片类药物使用量较低)。此外,在多重测试的背景下,相关的P值是名义值(分别为p=0.040和0.042)。
表2:随机化组平均患者的结局和估计差异及其相应的95%置信区间
数据以频率和比例或平均值和标准差的形式呈现。主要预先指定的分析是将联合阻滞组(椎旁加 PECSⅠ或前锯肌平面加 PECSⅠ阻滞)与单独的椎旁阻滞组进行比较。差异以椎旁阻滞组减去联合阻滞组的形式呈现。例如,术后阿片类药物前四分之一的差异意味着,与随机分配到任一联合阻滞组的患者相比,随机分配到椎旁组的患者需要使用前四分之一阿片类药物的风险平均高出 1.9%。所呈现的 P 值是根据多变量线性或逻辑回归模型、Welch 的两个样本 t 检验以及两个样本卡方检验生成的。
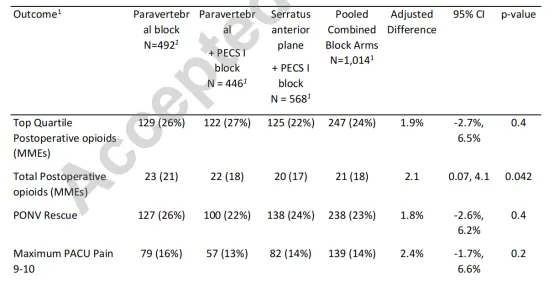
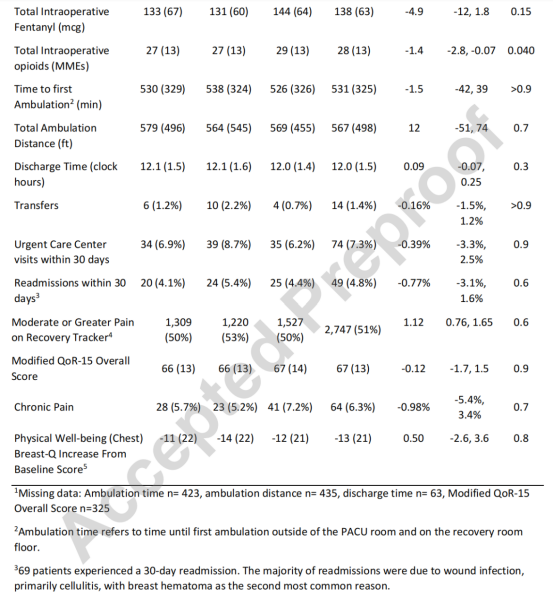
图2显示了各组术后阿片类药物消耗量的分布情况,值得注意的是,14%的患者术后未使用任何阿片类药物,不同阻滞类型之间仅存在微小差异(图2):单纯椎旁阻滞组使用量<30MMEs的可能性稍小,而需要50-100MMEs的可能性则稍高一些。
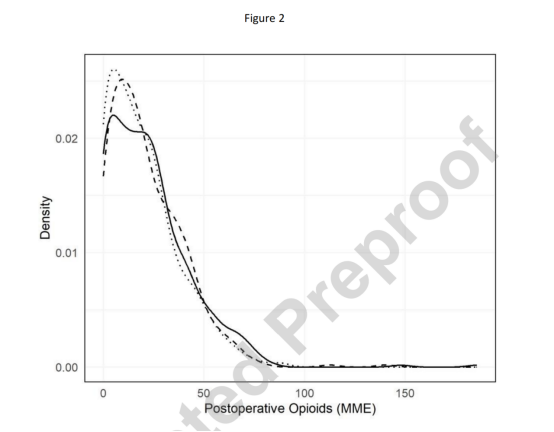
图2:随机组术后阿片类药物消耗量的分布
实线为椎旁(PVB)阻滞组,虚线为PVB+PECSⅠ组,点线为前锯肌平面(SAP)+PECSⅠ组;MME,口服吗啡毫克当量。
本研究未发现随机分组方式对患者出院后报告的疼痛程度在术后不同天数上存在差异的证据,因此分析未包含交互项(交互项的同步Wald检验 P=0.8)。任何次要结局均无显著组间差异,包括恢复追踪器上的疼痛严重程度、改良恢复质量-15评分、慢性疼痛发生率或Breast-Q评分。前锯肌平面加PECSⅠ阻滞组中出现1例(0.07%)严重不良事件——气胸。
讨论
这项大型、单中心、整群随机试验发现,联合阻滞(椎旁或前锯肌平面+PECSⅠ阻滞)组与单纯椎旁阻滞组相比,在扩张器重建的乳房切除术中,患者结局无显著差异,组间差异的95%CI很窄,不具有临床相关性差异。
胸壁神经支配很复杂,本研究预期联合阻滞方法能够通过覆盖更广泛的解剖区域来提供更有效的镇痛效果,因此研究结果出乎意料。最近比较椎旁和筋膜平面阻滞用于乳腺手术的研究显示出相互矛盾的结果,但试验普遍较小,且包括非乳房切除术的乳腺手术。据报道,假体重建手术中的疼痛程度高于自体组织重建手术,这表明肌肉-皮肤组织拉伸所引起的肌筋膜疼痛起到了一定作用。PECSⅠ阻滞针对的是支配胸肌的神经,被认为可以减轻肌筋膜疼痛,因此本研究预期联合PECSⅠ阻滞会带来一些额外的好处,但结果并没有显示包括椎旁加PECSⅠ在内的联合阻滞方法比单独椎旁阻滞的任何优势,即使在调整了胸肌下的和胸肌前扩张器的位置后也是如此。缺乏益处的一种解释是本研究使用了强大的ERAS方案(补充1,https://links.lww.com/ALN/E289),该方案结合了多模式镇痛药物,可能产生了天花板效应。
有趣的是,最近的一项比较PECSⅡ与双节段椎旁阻滞用于“中度疼痛”非乳腺手术的随机试验显示,椎旁阻滞的镇痛和阿片类药物的减少显著优于PECSⅡ,这促使试验提前终止。作者强调了多节段椎旁注射在优化术后疼痛方面的潜在重要性,强调了进一步研究的必要性。
本研究中,与阻滞相关的不良事件很少见,1507例参与者中仅1例气胸(0.07%)发生在前锯肌平面加PECSⅠ阻滞组中,这挑战了筋膜平面阻滞本质上比椎旁阻滞更安全的假设。然而本研究的安全性结果可能无法推广到手术经验较低的环境。
鉴于组间结果不存在差异,阻滞技术的选择应取决于临床医生的专业知识,同时还要考虑患者特征和手术效率。椎旁阻滞被认为是较为高级的技术,而筋膜平面阻滞由于目标更表浅,而被推广为更简单的替代方案。在病态肥胖患者中,组织深度增加会使椎旁间隙难以识别。本试验中一小部分患者因体型原因被判定不适合随机分组。令人鼓舞的是,前锯肌平面加PECSⅠ阻滞被证明是一种可接受的替代方案,并且在本研究的实践中,该阻滞方式在肥胖患者中更容易实施。另一需要考虑的因素是操作流程的效率,在快节奏的门诊诊疗中,尽量减少注射次数和患者重新摆放体位的次数对于优化工作流程和提高患者周转效率至关重要。根据本试验的结果,许多临床医生因此倾向于采用椎旁阻滞。
本研究有几个优点。首先,简化的临床整合试验设计使其能无缝融入繁忙的门诊手术中心的临床工作流程。正如之前报道的,该试验的入组率极高(>90%),并且近100%的临床医生都遵循了随机分组的方法。
当根据既定的临床实践比较被认为有效性相似或等效的各种区域阻滞技术时,大样本量对于检测结果中微小但有临床意义的差异至关重要。由于进行随机试验的成本和复杂性,区域麻醉的大型试验并不常见。通过简化方法学、最大限度地减少纳入和排除标准,并将试验程序纳入常规实践,能够进行一项大规模的随机对照试验,在四年内成功招募了 1500 名患者,无需额外资金,并且在 COVID-19 大流行期间中断程度最小。由于试验程序已融入常规临床实践,并且由于癌症手术的紧急性,乳房切除术恢复相对较快,因此随着手术量的增加,该研究能够有效地重新启动。
本研究的另一优势在于其专注于一种术后疼痛显著的单一外科手术——双侧乳房切除术联合扩张器重建术,这与其他随机对照试验形成对比,后者纳入了包括较轻微手术在内的多种乳腺手术,而区域麻醉在这些手术中的影响可能较小。此外,尽管这项实用性试验并未严格控制临床条件,但通过ERAS方案对围术期管理进行了高度标准化,该方案纳入了多模式镇痛、止吐方案、明确的治疗阈值、功能恢复目标以及结构化的出院后指导。
最后,纳入患者报告结局指标是一项显著优势。尽管这些指标在区域麻醉研究中日益受到重视,但要获取这些指标在操作上仍颇具挑战性。
该试验有几个局限性。首先,它是在一个拥有强大研究基础设施的单一、大容量癌症中心进行的,这可能会限制可推广性。其次,该研究对受试者和研究人员都采用了非盲设计,虽然这可能会带来偏倚,但值得注意的是,研究人员没有参与术后疼痛评分的评估或记录,也未参与PACU中阿片类药物或其他药物的开具和使用。尽管这是一项随机对照试验,但采用整群随机化和个体患者知情同意的方式可能会引入潜在的选择偏倚,在本研究中未观察到此类偏倚的证据,随机分组之间的患者特征高度相似,并且符合条件的患者的百分比非常高(~90%)。另一局限性在于,本研究未设置无区域阻滞的对照组。鉴于区域阻滞是本机构乳房切除术的标准治疗方案,设置非阻滞组或安慰剂组在伦理和临床上被认为是不合适的。
将阿片类药物用量作为主要结局指标也具有局限性,因为该指标易受与实际疼痛程度无关的患者或提供者特定因素的影响。尽管该试验能够检测阿片类药物使用的微小差异,但考虑到本中心开展乳腺切除术的病例数量庞大,即使是适度的减少也可能产生有意义的临床影响。然而,对于该手术中阿片类药物用量的最小临床重要差异的定义,尚未达成一致意见。未来研究应致力于确定这一阈值,以便更好地指导类似研究中的样本量和效应量计算,同时优先考虑更多以患者为中心的结局指标作为主要终点。
同样,疼痛评分虽在区域麻醉研究中应用广泛,但可能无法全面反映术后疼痛的多维度特性。对于最佳分析方法也没有明确的共识,例如最大值、静息与动态评分,或综合指标。此外,虽然反弹性疼痛是一个有临床意义的结果,但该试验并未将其列为次要终点指标。
局麻药选择、阻滞技术,以及未能确认阻滞效果是额外局限性。本研究没有严格规范局麻药或剂量,由于预计会出现周期性药物短缺,罗哌卡因或布比卡因被认为是可接受的替代品。此外,阻滞技术尚未标准化,尽管有证据支持多节段注射的优越性,但临床医生仍可自行决定进行单节段和多节段椎旁阻滞注射。同时,本研究未进行感觉测试来确认阻滞效果,因门诊手术中心手术量大且注重效率,因此在患者转移到手术室之前通常没有足够的时间来记录阻滞效果。
最后,尽管慢性疼痛是临床上重要的结果,但其评估受到长期随访挑战的限制。本研究将慢性疼痛定义为术后6个月内转诊至院内疼痛专科医生,但这可能会低估真实的发病率,因为无法捕获拒绝就诊或在院外就诊的患者。此外,许多患者在初次乳房切除术后两到六个月内再次接受乳房重建手术,这可能会引入混杂因素并使慢性疼痛评估复杂化。
未来的研究应侧重于完善现有的区域麻醉技术,同时考虑到操作流程的日益复杂可能会限制区域麻醉在临床中的应用以及患者获得该技术的机会。需要进一步研究的领域包括前锯肌平面阻滞的最佳注射平面(肌肉上方还是下方)、单节段与多节段椎旁注射的疗效比较、局麻药和佐剂的理想给药方案以及更充分地整合患者自身报告的评估指标。此外,未来的研究应探讨患者特有的生物心理社会因素在乳房切除术后疼痛中的作用,这可能为接受乳房切除扩张器重建术的患者提供更个性化的疼痛管理策略铺平道路。
结论
PECSⅠ阻滞联合椎旁或前锯肌平面阻滞在减少双侧乳房切除扩张器重建术后的高阿片类药物使用方面,与单纯椎旁阻滞效果相当。这三种阻滞方法都是该手术可接受的技术,阻滞方法的选择应基于临床医生对特定技术的经验、患者特定因素以及安全性和效率考虑。
述评
该研究为单中心整群随机对照试验,纳入1507例双侧乳房切除联合即刻扩张器重建术患者,对比椎旁阻滞(PVB)、椎旁联合PECS I阻滞、前锯肌平面联合PECS I阻滞三种区域麻醉方式的效果,结果显示三种方式在术后高剂量阿片类药物使用、疼痛评分、恶心呕吐、慢性疼痛等核心结局上无显著差异,仅联合阻滞组术中阿片类药物使用略高、术后略低,且差异无临床意义,为乳房重建术的区域麻醉选择提供了大样本循证依据。
研究的核心价值在于打破了“联合阻滞更优”的临床假设,其依托ERAS方案的多模式镇痛,或形成了镇痛效果天花板,使得单一与联合阻滞的差异被抵消。同时,研究证实前锯肌平面联合PECS I阻滞可作为肥胖患者等特殊人群的有效替代方案,弥补了椎旁阻滞操作难度高的不足,且整体阻滞相关不良事件发生率极低(仅1例气胸),验证了各类方式的安全性。
该研究也存在一定局限性,单中心大样本诊疗背景降低了结果外推性,非盲法设计与以阿片类药物使用为主要结局的评价方式,也可能受医患主观因素影响。未来研究可聚焦于多中心验证、个体化阻滞方案制定,以及以患者报告结局为核心的评价体系构建,同时探索不同阻滞方式的操作效率与卫生经济学价值,为临床选择提供更全面的依据。整体而言,该研究明确了三种阻滞方式均为乳房切除重建术的合理选择,临床决策应更注重术者经验与患者个体特征。
参考文献:Tokita HK, Assel MJ, Serafin J, et al. Paravertebral or serratus anterior plane block combined with PECS I (interpectoral) blocks versus paravertebral block for mastectomy: A cluster-randomized trial of 1507 patients. Anesthesiology. 2026 Feb 1;144(2):379-389. doi: 10.1097/ALN.0000000000005842. Epub 2025 Nov 10.


